سرطان تیروئید چیست؟ (علائم، تشخیص و درمان)
غده تیروئید: قلب تپنده متابولیسم بدن
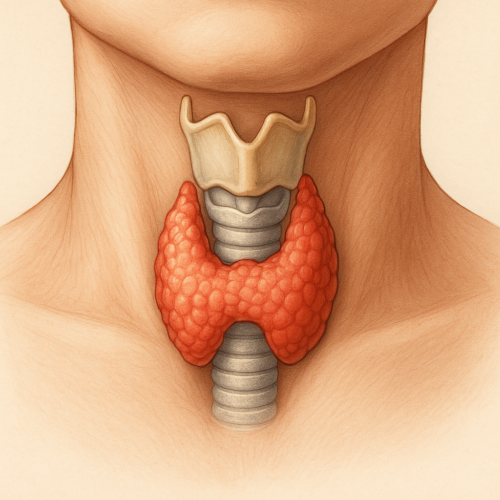
با توجه به عملکر غده تیروئید در بدن، یکی از مهم ترین قسمت های بدن محسوب می شود که ایجاد تغییر در عملکرد آن باعث بروز بیماری های متفاوت و حتی سرطان تیروئید می شود. غده تیروئید یک غده پروانهای شکل کوچک است که در قسمت جلوی گردن، درست زیر حنجره قرار دارد. این غده بخشی از سیستم غدد درونریز است و با تولید هورمونهای تیروکسین (T4) و ترییدوتیرونین (T3) نقش حیاتی در تنظیم متابولیسم، رشد، دمای بدن و عملکرد بسیاری از اندامها دارد. برای تولید این هورمونها، تیروئید به ید نیاز دارد که از طریق غذا و آب به بدن میرسد.
ساختار غده تیروئید شامل دو لوب راست و چپ است که توسط یک بخش باریک به نام ایستموس به هم متصل میشوند. این غده با ترشح هورمونها، فعالیت سلولها را تنظیم میکند و در سلامت عمومی بدن نقشی غیرقابل انکار دارد.
بیماریهای شایع غده تیروئید
1. کم کاری تیروئید (Hypothyroidism)
در این وضعیت، غده تیروئید به اندازه کافی هورمون تولید نمیکند.
علائم: خستگی مزمن، افزایش وزن بدون دلیل، خشکی پوست، یبوست، ریزش مو، کاهش تمرکز و احساس سرما.
علل شایع: کمبود ید، بیماری هاشیموتو (اختلال خودایمنی)، جراحی تیروئید، یا مصرف برخی داروها.
درمان: مصرف داروهای جایگزین هورمون تیروئید مانند لووتیروکسین.
2. پرکاری تیروئید (Hyperthyroidism)
در این حالت، غده بیش از حد فعال است و هورمون زیادی تولید میکند.
علائم: کاهش وزن سریع، تپش قلب، اضطراب، تعریق بیش از حد، لرزش دستها، بیخوابی.
علل شایع: بیماری گریوز (Graves)، التهاب تیروئید، یا وجود گرههای تیروئیدی فعال.
درمان: داروهای ضد تیروئید، ید رادیواکتیو یا جراحی.
3. گواتر (Goiter)
بزرگ شدن غیرطبیعی غده تیروئید که میتواند ناشی از کمبود ید یا اختلالات هورمونی باشد.
علائم: تورم قابل مشاهده در گردن، مشکل در بلع یا تنفس.
درمان: بسته به علت، ممکن است شامل مکمل ید، دارو یا جراحی باشد.
4. تیروئیدیت (Thyroiditis)
التهاب غده تیروئید که میتواند موقت یا دائمی باشد. انواع آن شامل تیروئیدیت هاشیموتو، تیروئیدیت پس از زایمان و تیروئیدیت تحتحاد است.
علائم: بسته به نوع، ممکن است کمکاری یا پرکاری تیروئید ایجاد شود.
درمان: از داروهای ضدالتهاب تا درمان جایگزین هورمونی.
5. بیماریهای خودایمنی تیروئید
شامل هاشیموتو و گریوز که سیستم ایمنی به اشتباه به غده حمله میکند و موجب اختلال عملکرد آن میشود.
سرطان تیروئید: از علائم تا درمان
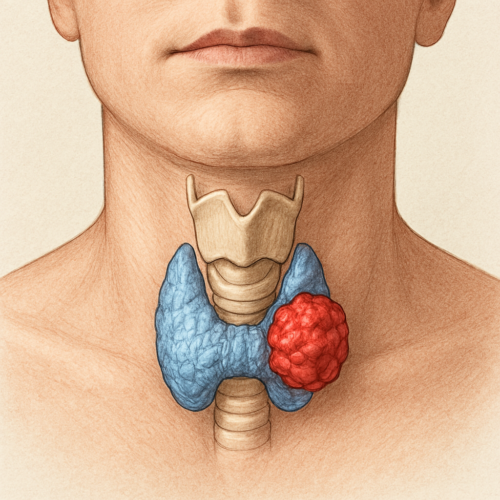
سرطان تیروئید زمانی رخ میدهد که سلولهای غیرطبیعی در غده تیروئید شروع به رشد و تقسیم بیرویه کنند. این سرطان معمولاً رشد آهستهای دارد و در مراحل اولیه علائم خاصی ایجاد نمیکند، اما در برخی موارد میتواند تهاجمی باشد.
علائم سرطان تیروئید
- وجود توده یا برجستگی در گردن که به تدریج بزرگ میشود.
- تغییر صدا یا گرفتگی طولانیمدت صدا.
- مشکل در بلع یا تنفس.
- درد در گردن یا گلو.
- تورم غدد لنفاوی گردن.
انواع سرطان تیروئید
- سرطان پاپیلاری (Papillary)
شایعترین نوع (حدود ۸۰٪ موارد)، رشد آهسته دارد و اغلب در افراد ۳۰ تا ۵۰ سال دیده میشود. احتمال موفقیت درمان بیمار بسیار زیاد است. - سرطان فولیکولار (Follicular)
دومین نوع شایع، بیشتر در مناطق کم یُد رخ میدهد. احتمال انتشار به استخوان و ریه وجود دارد. - سرطان مدولاری (Medullary)
نادرتر است و میتواند ارثی باشد. اغلب با آزمایش ژنتیک تشخیص داده میشود. - سرطان آناپلاستیک (Anaplastic)
بسیار تهاجمی و نادر است، با پیشرفت سریع و احتمال موفقیت درمان بیمار ضعیف است.
عوامل تاثیر گذار در بیماری سرطان تیروئید
- جنسیت زن (سرطان تیروئید در زنان شایعتر است)
- سابقه پرتودرمانی به گردن یا سر
- کمبود یا مصرف بیش از حد ید
- سابقه خانوادگی سرطان تیروئید یا سندرمهای ژنتیکی خاص
- برخی بیماریهای تیروئیدی مانند گواتر مزمن
روشهای تشخیص سرطان تیروئید (Thyroid Cancer Diagnosis)
تشخیص زودهنگام سرطان تیروئید، شانس درمان موفقیتآمیز را بسیار افزایش میدهد. پزشکان معمولاً با یک معاینه ساده گردن شروع میکنند، اما برای تأیید، از روشهای تخصصیتری استفاده میشود:
معاینه فیزیکی دقیق گردن
- پزشک با لمس ناحیه تیروئید و غدد لنفاوی گردن، وجود هرگونه توده یا برجستگی غیرطبیعی را بررسی میکند. همچنین تغییر صدا یا گرفتگی طولانیمدت صدا میتواند نشانه درگیری عصب حنجره باشد.
- سونوگرافی تیروئید
این روش غیرتهاجمی، یکی از مهمترین ابزارهای تشخیصی است. با استفاده از امواج صوتی، شکل، اندازه، و ویژگیهای تودهها بررسی میشود. ویژگیهایی مثل لبههای نامنظم، ریزکلسیفیکاسیونها (رسوبات کوچک کلسیم) و افزایش جریان خون در یک گره میتواند مشکوک به سرطان باشد. - نمونهبرداری با سوزن ظریف (FNA – Fine Needle Aspiration)
یکی از دقیقترین روشها برای تشخیص ماهیت یک توده تیروئیدی است. پزشک با یک سوزن بسیار باریک مقداری از سلولهای گره تیروئید را استخراج کرده و به آزمایشگاه پاتولوژی میفرستد. این کار معمولاً تحت هدایت سونوگرافی انجام میشود تا نمونهبرداری از محل دقیق صورت گیرد. - آزمایشهای خون
- TSH، T3 و T4: برای بررسی عملکرد کلی غده.
- کلسیتونین: بالا بودن آن میتواند نشانه سرطان مدولاری تیروئید باشد.
- Thyroglobulin: بعد از جراحی، افزایش این پروتئین میتواند نشانه بازگشت بیماری باشد.
- اسکن رادیونوکلئید (Radioactive Iodine Scan)
ید رادیواکتیو به بدن تزریق یا خورانده میشود و سپس با دوربین گاما، عملکرد تیروئید بررسی میگردد. گرههایی که ید را جذب نمیکنند (گرههای “سرد”) بیشتر مشکوک به بدخیمی هستند. - CT، MRI یا PET Scan
در موارد پیشرفته یا برای بررسی گسترش بیماری به سایر اندامها مانند ریه یا استخوان به کار میرود.
روشهای درمان سرطان تیروئید (Thyroid Cancer Treatment)
درمان بستگی به نوع سرطان، مرحله بیماری، سن بیمار و شرایط عمومی سلامت دارد. معمولاً یک یا ترکیبی از روشهای زیر استفاده میشود:
- جراحی (Surgery)
- تیروئیدکتومی کامل: برداشت کامل غده تیروئید، رویکرد اصلی در بسیاری از سرطانها، بهخصوص نوع پاپیلاری و فولیکولار.
- تیروئیدکتومی جزئی (Lobectomy): برداشتن یک لوب تیروئید، معمولاً در مراحل اولیه یا موارد کمخطر.
- در برخی بیماران، غدد لنفاوی گردن که درگیر شدهاند نیز برداشته میشوند (Neck Dissection).
مزایا: حذف کامل منبع بیماری و امکان استفاده از ید رادیواکتیو بعد از عمل.
معایب و خطرات: کمکاری دائمی تیروئید (نیاز به داروی مادامالعمر)، آسیب احتمالی به عصب حنجره یا غدد پاراتیروئید.
- درمان با ید رادیواکتیو (Radioactive Iodine Therapy)
بعد از جراحی، برای از بین بردن سلولهای سرطانی باقیمانده یا متاستازهای دوردست استفاده میشود. چون سلولهای تیروئید ید را جذب میکنند، این روش بسیار هدفمند است و به بافتهای دیگر آسیب زیادی نمیزند.
فرایند: بیمار کپسول یا محلول ید رادیواکتیو میخورد، سلولهای تیروئید باقیمانده آن را جذب کرده و از بین میروند.
نکته: زنان باردار یا شیرده نباید این درمان را انجام دهند.
- درمان هورمونی جایگزین (Thyroid Hormone Therapy)
بعد از جراحی، بیمار باید داروی لووتیروکسین مصرف کند تا هم کمبود هورمون تیروئید جبران شود و هم سطح TSH پایین بماند؛ زیرا TSH میتواند رشد سلولهای سرطانی باقیمانده را تحریک کند.
- پرتودرمانی خارجی (External Beam Radiotherapy)
معمولاً در سرطانهای پیشرفته یا تهاجمی که جراحی و ید رادیواکتیو کافی نبودهاند، به کار میرود. این روش با پرتوهای پرانرژی، سلولهای سرطانی را از بین میبرد.
- شیمی درمانی (Chemotherapy)
در سرطان تیروئید کمتر استفاده میشود و معمولاً برای موارد آناپلاستیک یا سرطانهای مقاوم به درمانهای دیگر به کار میرود.
- داروهای هدفمند (Targeted Therapy)
برای بیماران با سرطان پیشرفته یا متاستاتیک که به درمانهای معمول پاسخ ندادهاند، داروهایی مانند سورافنیب یا لنواتینیب که مسیرهای رشد سلول سرطانی را مسدود میکنند، تجویز میشود.
- پیگیری و مراقبتهای بعد از درمان
- آزمایش منظم Thyroglobulin برای بررسی عود بیماری.
- سونوگرافی گردن در فواصل منظم.
- تنظیم دقیق دوز داروی هورمونی.
- رعایت سبک زندگی سالم و رژیم غذایی مناسب.